Wie werden die Wechseljahre diagnostiziert?

So erkennst Du erste Anzeichen selbst – und was Du bei Dein:er Ärzt:in erwarten kannst
Inhaltsübersicht:
- Was ist die Perimenopause?
-
Wie erkenne ich selbst, dass ich in der Perimenopause bin?
-
Wie wird die Perimenopause ärztlich diagnostiziert?
-
Was passiert nach der Diagnose?
„Bin ich schon in den Wechseljahren?“ – Diese Frage stellen sich viele Frauen irgendwann zwischen 35 und 50 Jahren. Die Perimenopause – oft als Synonym für die Wechseljahre verwendet – ist eine Übergangsphase von der fruchtbaren in die unfruchtbare Lebensphase. In diesem Zeitraum fährt Dein Hormonhaushalt zunächst Achterbahn, bevor er mit der Menopause – dem Tag, der ein Jahr nach Deiner letzten Regelblutung liegt – seine Funktion endgültig einstellt.
Doch wie stellt man das eigentlich fest – ohne Glaskugel und trotz oft unspezifischer Symptome? In diesem Artikel zeige ich Dir, wie Du die Perimenopause selbst erkennen kannst und welche Schritte Dein:e Ärzt:in zur Diagnose unternimmt.
Was ist die Perimenopause?
Die Perimenopause ist der Zeitraum vor der letzten Regelblutung, in dem die Funktion der Eierstöcke allmählich nachlässt. Dabei schwanken vor allem Östrogen und Progesteron – zwei zentrale weibliche Hormone – stark.
Diese Phase kann mehrere Jahre dauern – im Schnitt 4 bis 8 Jahre – und beginnt bei vielen Frauen zwischen 40 und 45, manchmal sogar schon mit Mitte 30. Das macht die Perimenopause zur echten Detektivin unter den Lebensphasen: Sie kommt schleichend, mit ganz verschiedenen Symptomen – und wird deshalb oft übersehen oder fehlinterpretiert.
Die hormonelle Umstellung beginnt meist mit einem sinkenden Progesteronspiegel. Progesteron wird nach dem Eisprung in der zweiten Zyklushälfte produziert. Weniger – und qualitativ schlechtere – Eizellen bedeuten: weniger Progesteron. Das wiederum kann die ersten Wechseljahressymptome auslösen. Die Eizellreserve ist zu diesem Zeitpunkt meist schon deutlich reduziert, was das Zusammenspiel zwischen Gehirn und Eierstöcken zusätzlich aus dem Gleichgewicht bringt.
Wie erkenne ich selbst, dass ich in der Perimenopause bin?
1. Achte auf subtil kommende und gehende Symptome – vor allem in der zweiten Zyklushälfte
Die Wechseljahre verlaufen nicht linear, sondern gerade zu Beginn der Perimenopause eher wellenförmig. Entsprechend schleichend kann sich der Übergang anfühlen – Symptome können kommen und gehen, je nach Zyklus und Zyklusphase. Besonders häufig treten sie in der zweiten Zyklushälfte auf, vor allem um den Eisprung und kurz vor der Periode.
Typische erste Anzeichen können u.a. sein:
Zyklusveränderungen: kürzer, länger, stärker oder schwächer
Konzentrationsprobleme, mentale Erschöpfung
Stimmungsschwankungen: Reizbarkeit, Ängste, depressive Phasen
Schlafstörungen, besonders frühes Erwachen
Gewichtszunahme, vor allem im Bauchbereich
Herzrasen, plötzliches Unruhegefühl
Mastodynie (Spannungsschmerzen in der Brust)
Gelenk- und Muskelschmerzen
Merke: Auch wenn Dein Zyklus noch regelmäßig ist, kannst Du bereits in der Perimenopause sein – denn hormonelle Veränderungen beginnen oft, bevor die Blutung ausbleibt.
-> Hier findest Du eine detailliertere Übersicht über Wechseljahressymptome
2. Faustregel: Denk an die Wechseljahre – auch ohne klassische Hitzewallungen
Wenn Du in Deinen 40ern bist und plötzlich eine Kombination aus vielen kleinen Beschwerden auftritt – von Schlafstörungen bis Stimmungstiefs – lohnt es sich, an hormonelle Ursachen zu denken.
Faustregel: Treten in einem „passenden Alter“ mehrere diffuse Beschwerden auf, ohne erkennbare Ursache, dann denke an die Perimenopause – auch wenn die Periode noch regelmäßig kommt.
Denn viele Symptome werden oft anderen Ursachen zugeschrieben: Stress, Burnout oder ADHS stehen schnell im Raum – selbst bei erfahrenen Ärzt:innen.
3. Zyklus-Tracking: Dein stärkstes Tool zur Selbstbeobachtung
Eine der hilfreichsten Strategien, um die Perimenopause zu erkennen, ist das Tracking Deines Zyklus und Deiner Symptome – entweder per App (z. B. Balance, Clue) oder im klassischen Kalender.
Tracke z. B.:
Beginn und Länge Deiner Periode
Schlafqualität, Energielevel, Stimmung
Schmerzen, Hitzewallungen, Brustsymptome
Libido, Verdauung, Herzklopfen
Warum das wichtig ist?
Du erkennst Muster – auch wenn Symptome mal da sind und mal nicht.
Du kannst Beschwerden gezielter mit Deiner:m Ärzt:in besprechen.
Du bekommst ein besseres Gespür für die hormonellen Phasen Deines Zyklus.
Wie wird die Perimenopause ärztlich diagnostiziert?
Die Diagnose der Perimenopause ist oft ein kleiner Balanceakt – denn es gibt keinen eindeutigen Blutwert, der die hormonellen Veränderungen zweifelsfrei nachweist. Stattdessen steht das Gespräch mit Deiner:m Ärzt:in im Vordergrund: eine sogenannte klinische Diagnose, die auf Deinen Symptomen und Deiner Lebensphase basiert.
Das wichtigste Diagnoseinstrument: Deine Geschichte
Wenn Du den Verdacht hast, in der Perimenopause zu sein, wird Dein:e Ärzt:in zunächst genau zuhören: Wie sieht Dein Zyklus aktuell aus? Welche körperlichen und seelischen Beschwerden begleiten Dich? Gibt es eine familiäre Häufung früher Wechseljahre – zum Beispiel bei Mutter oder Schwester? Was sagt Deine persönliche Krankengeschichte?
Weil viele Symptome unspezifisch sind (z. B. Schlafstörungen oder depressive Verstimmungen), ist der Kontext entscheidend. Offenheit hilft hier sehr – auch bei vermeintlich „peinlichen“ oder alltäglichen Themen.
Wenn Du ein Symptomtagebuch mitbringst, kann Dein:e Ärzt:in auf einen Blick erkennen, welche Muster sich im Zeitverlauf zeigen.
Was bringen Hormonlabors und Hormonwerte?
Viele Frauen wünschen sich eine klare Bestätigung per Bluttest. In der Realität sind Hormonwerte in der Perimenopause aber oft nicht aussagekräftig, weil sie stark schwanken. Ein FSH-Wert, der heute erhöht ist, kann nächste Woche wieder normal sein. Auch Estradiol unterliegt täglichen Schwankungen.
Die internationalen Leitlinien empfehlen deshalb bei Frauen ab 45 keine routinemäßige Hormondiagnostik, wenn die Symptomatik zur Perimenopause passt.
In bestimmten Fällen kann eine Labordiagnostik dennoch sinnvoll sein – z. B. bei früher Symptomatik oder zum Ausschluss anderer Ursachen. Dann können u.a. folgende Werte erhoben werden:
FSH (Follikelstimulierendes Hormon):
Bei anhaltend erhöhten Werten (ab ca. 25 IU/L) Hinweis auf nachlassende EierstockfunktionEstradiol:
Schwankt stark, kann aber als Ergänzung betrachtet werdenAMH (Anti-Müller-Hormon):
Gibt Hinweise auf die Eizellreserve – niedrige Werte deuten auf eine nahende Menopause hinTSH, fT3, fT4 (Schilddrüsenwerte):
Zum Ausschluss einer Schilddrüsendysfunktion – gerade bei Erschöpfung oder Stimmungsschwankungen wichtigVitamin D, B12, Ferritin (Eisen):
Mangelzustände können ähnliche Symptome verursachen oder verstärkenBlutzucker, HbA1c, Cholesterin, Triglyzeride:
Zur Abklärung eines möglichen metabolischen Syndroms – besonders bei Gewichtszunahme, Müdigkeit oder familiärer Vorbelastung. Der Östrogenmangel in den Wechseljahren kann Stoffwechselveränderungen verstärken.
Wichtig: Auch mit „normalen“ Werten kannst Du in der Perimenopause sein. Die Diagnose ist klinisch, nicht laborgestützt.
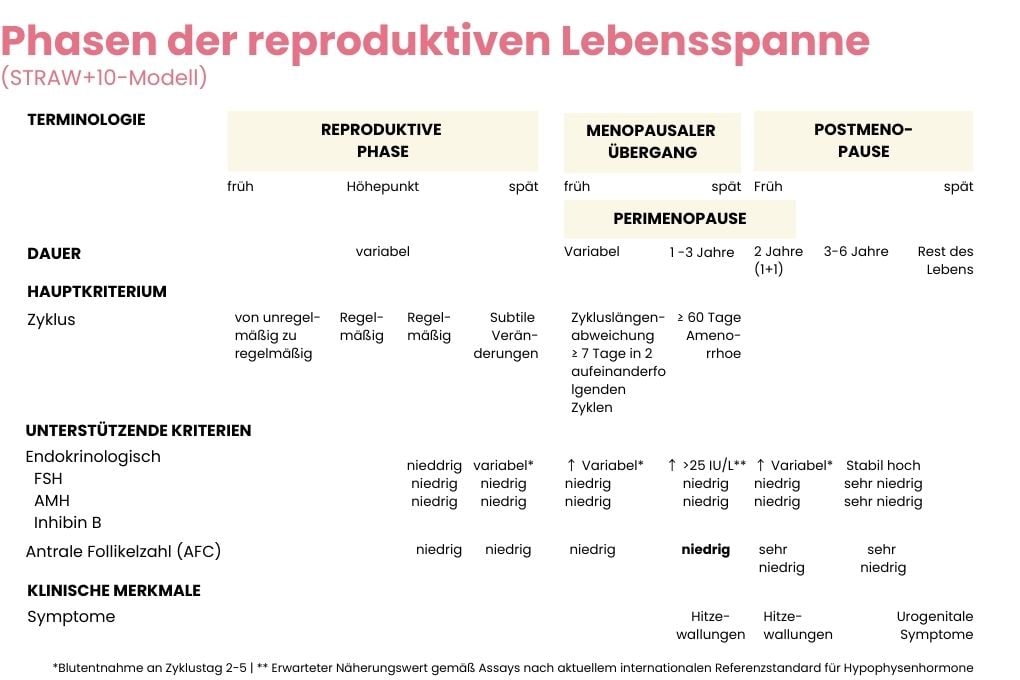
Internationale Orientierung: Das STRAW+10-Modell
Zur Orientierung nutzen Ärzt:innen häufig das sogenannte STRAW+10-Modell. Es teilt den Übergang zur Menopause in verschiedene Phasen ein – basierend auf Zyklusveränderungen, nicht auf Laborwerten. Ich führe es hier der Vollständigkeit halber in einer leicht vereinfachten Version (Original findest Du hier) an, weil Dein:e Ärzt:in dieses Modell gegebenenfalls nutzt, möchte aber nochmal betonen, dass Du mit einem regelmäßigen Zyklus trotzdem in der frühen Perimenopause sein kannst.
Wenn es etwas anderes ist: Ausschluss anderer Ursachen
Weil viele Beschwerden der Perimenopause auch bei anderen Erkrankungen auftreten können, prüft Dein:e Ärzt:in meist sogenannte Differenzialdiagnosen. Dazu zählen z. B.:
Schilddrüsenerkrankungen
Depressionen oder Angststörungen
ADHS im Erwachsenenalter
Chronische Erschöpfung (z. B. Long COVID)
POI (vorzeitige Menopause) – vor dem 40. Lebensjahr
Manchmal auch Multiple Sklerose
Dafür können weitere Blutwerte erhoben oder – bei unklaren Blutungen – ein Ultraschall durchgeführt werden.
Wie finde ich ein:e gute Ärzt:in?
Leider ist das Thema Wechseljahre in vielen gynäkologischen Praxen noch unterbelichtet. Es lohnt sich, gezielt nach Spezialist:innen zu suchen – etwa über Netzwerke, Empfehlungen oder Fachverzeichnisse.
Auch solltest Du immer explizit eine Wechseljahressprechstunde buchen und das Thema nicht im Rahmen eines normalen Check-ups ansprechen. Sonst bleibt zu wenig Zeit.
Gute Ärzt:innen nehmen sich Zeit, hören zu und nehmen Deine Beschwerden ernst – auch wenn die Laborwerte „unauffällig“ sind. In meinem PDF-Guide „Arztsuche leicht gemacht“ findest Du Tipps, wie Du Dich gut auf den Termin vorbereitest und die richtige Ansprechperson findest.
Was passiert nach der Diagnose?
Die Diagnose Perimenopause bedeutet nicht, dass Du „da jetzt einfach durchmusst“. Im Gegenteil: Sie ist der erste Schritt, um gezielt etwas für Dein Wohlbefinden zu tun.
Denn die gute Nachricht ist: Du hast viele Möglichkeiten, mit den hormonellen Veränderungen umzugehen – individuell, wirksam und ganzheitlich.
Je nach Symptomen, Lebenssituation und persönlichen Vorlieben kannst Du gemeinsam mit Dein:er Ärzt:in über passende Optionen sprechen. Dazu zählen:
eine hormonelle Behandlung, wenn Beschwerden stark sind. Je nach Symptomatik und Phase der Wechseljahre bietet sich hier entweder eine Gestagenpille oder die bioidentische Hormonersatztherapie (bHET) an.
pflanzliche Alternativen
eine gezielte Anpassung von Ernährung, Bewegung und Stressmanagement, um Dein hormonelles Gleichgewicht zu unterstützen
Verhaltenstherapie: Diese Art der Therapie ist mit Blick auf die Wirksamkeit bei Wechseljahresbeschwerden, v.a. Hitzewallungen, sehr gut erforscht.
auch Mikronährstoffe wie Vitamin D, B-Vitamine oder Magnesium können eine Rolle spielen. Hier gilt: “Erst messen, dann machen.”
Quellen:
balance menopause. (2024). What is the perimenopause? A quick guide - balance menopause. [online] Available at: https://www.balance-menopause.com/menopause-library/what-is-... [Accessed 3 Apr. 2025].
Cleveland Clinic. (2023). Perimenopause: Age, Stages, Signs, Symptoms & Treatment. [online] Available at: https://my.clevelandclinic.org/health/diseases/21608-perimen... [Accessed 3 Apr. 2025].
Deutsche Gesellschaft für Gynäkologie und Geburtshilfe (2020): Leitliienprogramm Peri- und Postmenopause - Diagnostik und Interventionen, [online]. Available at: https://register.awmf.org/assets/guidelines/015-062l_S3_HT_Peri-Postmenopause-Diagnostik-Interventionen_2021-01.pdf [Accessed 3 Apr. 2025]
Harlow, S.D., Gass, M., Hall, J.E., Lobo, R., Maki, P., Rebar, R.W., Sherman, S., Sluss, P.M. and de Villiers, T.J. (2012). Executive summary of the Stages of Reproductive Aging Workshop + 10. Menopause, [online] 19(4), pp.387–395. doi:https://doi.org/10.1097/gme.0b013e31824d8f40.
Orfanos-Boeckel, H. (2022). Nährstoff-Therapie: Wie Sie mit Orthomolekularer Medizin & Bioidentischen Hormonen Ihre Hormone ausgleichen und Alterungsprozesse stoppen können. Urban & Fischer Verlag/Elsevier.
The 2023 Practitioner’s Toolkit for Managing Menopause. (2023). Climacteric. [online] doi:https://doi.org/10.1080//13697137.2023.2258783.